Soigner, Soigner et encore soigner. Les professionnels des hôpitaux et cliniques n’ont qu’un objectif : prodiguer des soins de qualité qui permettent à leurs patients de recouvrer la santé. Mais en poursuivant cette noble cause, c’est leur propre santé qu’ils ont tendance à oublier. « Il est dans notre culture de faire passer le patient avant toute autre considération. Pendant longtemps, la prévention des risques professionnels n’a pas été une priorité dans les établissements de santé », affirme Baptiste Marchand, responsable SST du groupe Elsan. Et ce alors même que les dangers inhérents au secteur sont pluriels et nombreux.
Les soignants sont très fréquemment confrontés à des maladies infectieuses. Que ce soit lors de la préparation de prélèvements, de leur transport ou de leur analyse, à l’occasion du nettoyage de linge et d’instruments chirurgicaux ou dans l’activité de gestion des déchets médicaux, ou tout simplement au contact de patients porteurs de pathogènes, le risque biologique est un peu partout.
Pour s’en prémunir, des précautions organisationnelles et techniques sont nécessaires : définition des cheminements et des procédures, aménagement des locaux, isolement des patients contagieux, utilisation de matériel sécurisé comme les aiguilles de prélèvement sécurisés, équipements de protection individuelle (EPI) – gants, blouses, masques, lunettes… – adaptés aux différents modes de transmission (aérosol, gouttelettes, contact) et métiers (soin, laboratoire, nettoyage, collecte des déchets…), etc. Ces bonnes pratiques, décrites en détail sur le site de l’INRS et de la Société française d’hygiène hospitalière (SF2H), doivent s’accompagner d’un suivi régulier en santé au travail et de la mise à jour des vaccinations.
Produits de substitution
Ensuite, lorsque malgré les mesures de protection mises en place, un accident survient, qu’il s’agisse d’accident exposant au sang (AES) et autres produits biologiques ou de contacts fortuits avec des agents infectieux, la définition de procédures permet de limiter les conséquences pour les professionnels qui en sont victimes. Il existe un protocole parfaitement établi à suivre en cas d’AES. Et en matière d’exposition à des pathogènes, l’INRS met à disposition sa base de données Eficatt (exposition fortuite à un agent infectieux et conduite à tenir en milieu de travail), un outil qui permet de définir la protocole à observer et de mettre en place les actions et le suivi médical adaptés.
Le risque chimique est également très fréquent en milieu hospitalier. Il est lié à l’utilisation de produits de nettoyage et de désinfection, à la réalisation d’analyses (réactifs, solvants, colorants…) mais aussi à l’exposition à des gaz anesthésiques, à la manipulation de médicaments (antibiotiques, antiseptiques, cytotoxiques, anticorps monoclonaux…) ou de fluides biologiques. La prévention passe d’abord par la recherche de produits ou de procédés de substitution et la mise en œuvre de solutions techniques comme le recours à des médicaments prêts à l’emploi ou au captage de substances à la source. Sans oublier le port des bons EPI.
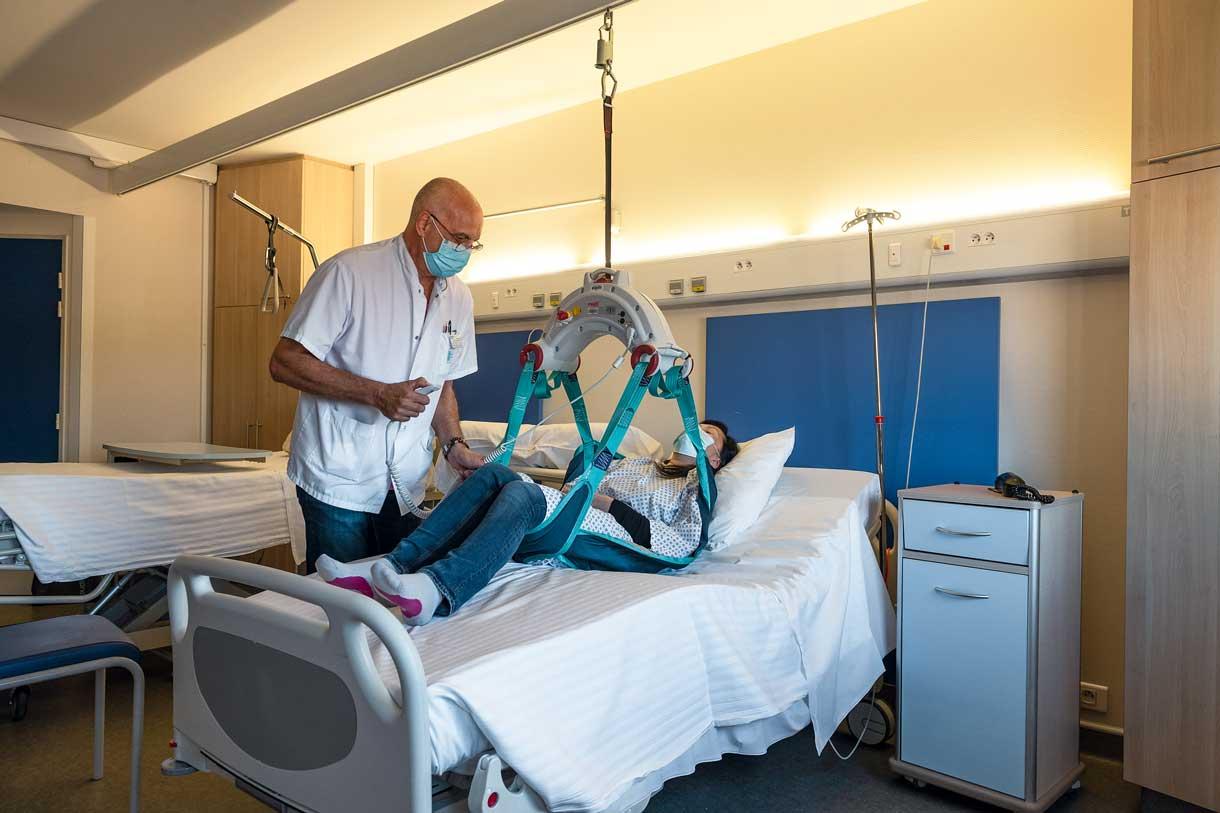
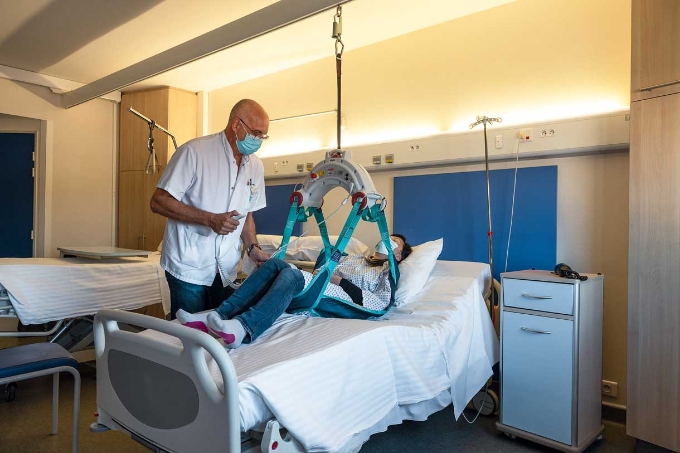
Parmi les risques aux conséquences marquantes se trouvent les manipulations de charges et de personnes. Sur l’ensemble des cliniques et hôpitaux, ces activités sont à l’origine de la majorité des accidents du travail et des maladies professionnelles (lombalgie, TMS…). C’est la raison pour laquelle elles représentent souvent pour les établissements de santé une porte d’entrée vers une démarche de prévention structurée. Cela se fait d’ailleurs parfois à la suite de leur ciblage par le programme TMS Pros de l’Assurance maladie-risques professionnels, qui consiste à accompagner les structures et entreprises à la sinistralité la plus importante en la matière pour leur permettre d’entrer dans une démarche d’identification et de prévention des risques de TMS.
En l’occurrence, l’analyse de l’activité permet souvent, dans un premier temps, de mettre en lumière les éventuels besoins en aides à la manutention (lève-malades, draps de glisse…). « Il faut aussi s’appuyer sur les formations en prévention des risques liés à l’activité physique dédiée au secteur sanitaire et médicosocial, qui préviennent l’exposition au risque de troubles musculosquelettiques des soignants sans altérer la qualité des soins, au contraire », souligne Carole Gayet, experte d'assistance-conseil à l’INRS.
Enfin, les personnels des cliniques et hôpitaux sont aussi particulièrement exposés aux risques psychosociaux (RPS). Ceux-ci découlent d’organisations du travail stressantes, de la charge de travail, des horaires décalés, de la confrontation à la maladie et à la mort… Les violences physiques ou verbales des patients et de leur entourage sont également des facteurs d’exposition importants. En la matière, au-delà de la présence d’agents de sécurité et de l’installation d’alarmes, pour prévenir, désamorcer ou en dernier recours échapper à ces agressions, la mise en place d'une organisation dédiée à protéger contre ce type de risque ou des formations peuvent s’avérer efficaces.
Baisse de l’attractivité
« Actuellement, au sein des organisations de travail, les relations interpersonnelles se dégradent, notamment à cause des difficultés de recrutement. Les nouveaux salariés imposent leurs conditions d’embauche qui sont parfois plus avantageuses que celles des plus anciens. Ils peuvent par exemple demander à faire moins de nuits ou de week-ends, ce qui entraîne l’apparition de conflits », explique Frédérique Caumontat, contrôleuse de sécurité à la Carsat Aquitaine.
Aggravée par la crise sanitaire qui sévit depuis 2020, la baisse de l’attractivité du secteur est un cercle vicieux. Moins il y a de personnel, plus il est difficile de mener à bien les missions, plus il est compliqué de recruter. Au-delà de la revalorisation des salaires, nul doute que l’amélioration des conditions de travail est une nécessité pour relancer les vocations. Pour mettre en œuvre des démarches de prévention ambitieuses, investir dans des réorganisations, des solutions techniques et des formations est nécessaire. Les directions doivent donc être convaincues de leur intérêt afin de s’emparer du sujet et dégager des budgets.
Mais quand les financements sont limités, se poser les bonnes questions peut permettre d’avancer en attendant des périodes plus fastes. « En faisant preuve de bon sens et en rétablissant la communication entre les équipes, il est parfois possible de trouver des solutions simples et peu, voire pas, coûteuses, explique Baptiste Marchand. Comme dans cet établissement dont les trois lève-malade étaient cantonnés à un unique service. En s’organisant, ils ont pu être mutualisés sans que cela ne lèse personne. »
Et comme toujours, les meilleurs résultats sont obtenus en intégrant la prévention dès la conception des bâtiments. « Nous avons bénéficié de l’appui de la Carsat Aquitaine pour notre projet de nouvelle clinique, explique Richard Legeaye, directeur de la clinique Belharra de Bayonne. Cette dernière offre des conditions de travail bien meilleures que celles de nos anciens locaux. Même si cela reste compliqué, je pense que c’est aussi un critère d’attractivité qui nous démarque des autres établissements. »